Hurtigoppsummering
- Basalcellekreft er den vanligste kreftformen i Norge – og den med best prognose
- Oppstår i basalcellene i det dypeste laget av overhuden, oftest på soleksponerte områder
- Typiske tegn: perlemorglinsende kul, sår som ikke gror, blankt arr eller blødende flekk
- Sprer seg nesten aldri til andre organer, men kan ødelegge lokalt vev ved forsinket behandling
- Behandles primært kirurgisk – over 95 prosent helbredelige ved tidlig oppdagelse
- Oppsøk lege ved hudforandringer som ikke gror innen fire til seks uker
Hva er basalcellekreft
Basalcellekreft – medisinsk kalt basalcellekarsinom (BCC) – er en ondartet svulst som utgår fra basalcellene, de stamcellelignende cellene i det innerste laget av overhuden (stratum basale). Det er Norges og verdens vanligste kreftform, og forekomsten øker jevnt – primært som følge av kumulativ UV-eksponering over et langt liv og en aldrende befolkning.
Hvordan krefttypen utvikler seg i huden
Basalcellene befinner seg i bunnen av overhuden og er normalt ansvarlige for å produsere nye hudceller som gradvis beveger seg mot overflaten og avskalles. Når UV-stråling eller andre faktorer skader DNA i disse cellene, kan de begynne å dele seg ukontrollert.
Basalcellekreft vokser typisk:
- Svært sakte – ofte over måneder til år uten at pasienten merker noe
- Lokalt invasivt – inn i dypere hudlag, subkutant vev og i sjeldne tilfeller brusk og bein
- Uten å spre seg til andre organer – metastasering er ekstremt sjeldent og anslås til under 0,1 prosent av tilfellene ※ Ubekreftet: Eksakte tall varierer mellom studier
Forskjellen på basalcellekreft og andre hudkrefttyper
| Type | Utgangscelle | Spredningsrisiko | Prognose |
|---|---|---|---|
| Basalcellekreft (BCC) | Basalceller i overhuden | Svært lav – nesten aldri | Svært god ved tidlig behandling |
| Plateepitelkarsinom (SCC) | Plateepitelceller i overhuden | Lav til moderat | God ved tidlig behandling |
| Malignt melanom | Melanocytter (pigmentceller) | Høy ved forsinket behandling | God ved tidlig, alvorlig ved sen diagnose |
Det som skiller basalcellekreft fra de andre er kombinasjonen av høy forekomst og lav alvorlighetsgrad. Den er sjelden livstruende – men den er ikke ufarlig: ubehandlet kan den over tid ødelegge nese, ører, øyelokk og annet nærliggende vev.
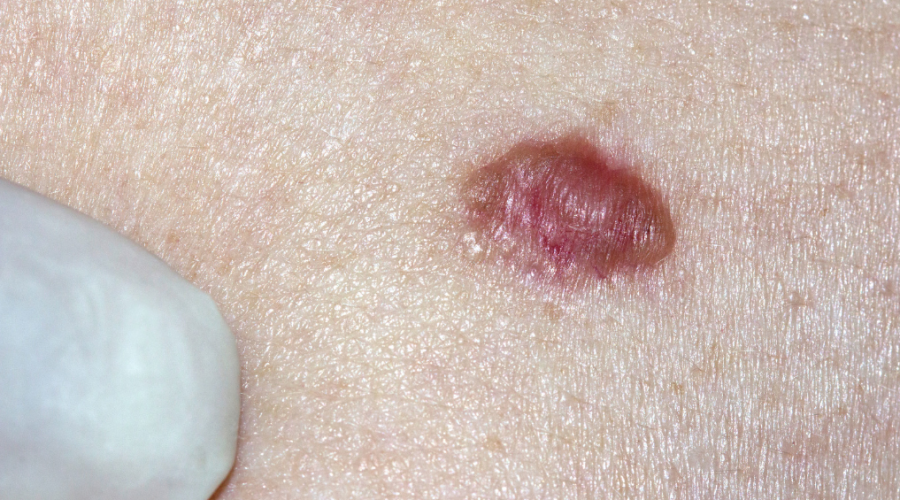
Symptomer og tidlige tegn på basalcellekreft
Basalcellekreft har et varierende utseende, og det er nettopp det som gjør den vanskelig å identifisere uten faglig vurdering. Det finnes noen mønstre som går igjen.
Sår som ikke gror
Et av de viktigste og mest oversette tegnene er et sår som tilsynelatende gror – og så blør igjen. Mange tolker dette som et kloss, en irritasjon eller et lite infisert sår og venter. Nøkkeltegnet er at det aldri gror fullstendig:
- Gror delvis, danner skorpe, blør så igjen
- Syklusen gjentar seg over uker til måneder
- Kan blø ved minimal berøring – ved håndvask, barbering eller tørking
- Er ikke smertefull i tidlig stadium
Advarsel: Et sår på soleksponert hud som ikke er helt grodd etter fire til seks uker, bør alltid undersøkes av lege.
Hudforandringer som kan ligne eksem eller arr
Basalcellekreft kan ha et overraskende ufarlig utseende:
- Perlemorglinsende kul: Litt gjennomsiktig, glinsende, vaksaktig – ofte med synlige blodårer på overflaten
- Flatt, arraktig område: Hvitt, gult eller hudfarge – kan ligne et gammelt arr selv uten forutgående skade. Typisk for morfeatype basalcellekreft.
- Rød, skjellete flekk: Kan minne om eksem eller psoriasis – men forsvinner ikke ved behandling av disse
- Mørk pigmentert variant: Kan likne melanom – har mørke, ujevne områder
- Grunt, rødlig sår: Overflatisk basalcellekreft – ser ut som et lett eksem på overkroppen
Vanlige steder på kroppen hvor det oppstår
Basalcellekreft oppstår nesten utelukkende på soleksponerte hudområder:
- Ansiktet: Nesen (spesielt neseroten og nesevingene), kinnene, pannene, øyelokkene og ørene er de mest utsatte stedene
- Nakke og hals
- Hodebunn – særlig hos menn med tynt hår
- Hendene og underarmene
- Skuldrene og overkroppen – særlig overflatiske former
I sjeldne tilfeller kan basalcellekreft oppstå på steder som aldri eksponeres for sol – dette kan skyldes genetiske faktorer eller strålebehandling.
Årsaker og risikofaktorer
Basalcellekreft er i stor grad en sykdom som akkumuleres over et liv – ikke et resultat av én enkelt hendelse.
Soleksponering og UV-stråling
UV-stråling er den dominerende årsaken til basalcellekreft. Kumulativ UV-eksponering over mange tiår skader basalcellenes DNA gradvis, og når reparasjonsmekanismene ikke lenger holder tritt, kan kreft oppstå.
Begge UV-typene bidrar:
- UVB: Forårsaker direkte DNA-skade – primærårsaken til basalcellekreft
- UVA: Trenger dypere inn i huden, forårsaker oksidativ skade og bidrar til hudaldring og kreftutvikling
Solbrenthet i barne- og ungdomsår øker risikoen, men det er den totale livstidseksponering som er den sterkeste prediktoren for basalcellekreft.
Hudtype og genetiske faktorer
Ikke alle har like høy risiko:
- Fitzpatrick hudtype I og II (lys hud, rødt/blondt hår, blå øyne, brenner lett) har høyest risiko
- Familiær disposisjon: Arvelig tendens til hudkreft øker risikoen
- Gorlin syndrom: Sjelden arvelig tilstand (basal cell nevus syndrome) der pasientene utvikler hundrevis av basalcellekreftsvulster i ung alder ※ Ubekreftet forekomst i Norge
- Albinisme: Fravær av beskyttende melanin gir svært høy risiko
Andre risikofaktorer som solarium og stråling
- Solarium: Klassifisert som gruppe 1-karsinogen av IARC. Øker risikoen for basalcellekreft, særlig ved bruk i ung alder
- Tidligere strålebehandling: Strålingsindusert basalcellekreft kan oppstå tiår etter behandlingsfeltet
- Immunsuppresjon: Organtransplanterte har dramatisk økt risiko – opptil 10 ganger høyere enn normalpopulasjonen ※ Ubekreftet: Nøyaktig risikoøkning varierer mellom studier
- Eksponering for arsenikk: Historisk yrkeseksponering, nå sjelden
- Kroniske sår og arr: Langvarige hudlesioner kan i sjeldne tilfeller degenerere
Når bør du oppsøke lege
Basalcellekreft behandles nesten alltid vellykket – men jo tidligere du oppsøker hjelp, desto enklere og mindre inngripende er behandlingen.
Tegn du ikke bør ignorere
Oppsøk fastlege eller hudlege ved:
- Et sår på soleksponert hud som ikke er helt grodd innen fire til seks uker
- En ny hudforandring som ikke forsvinner – særlig i ansiktet
- En kul eller flekk som ser gjennomsiktig, vaksaktig eller perlemorglinsende ut
- En hudskyggning som minner om et arr – uten at du husker en skade
- Blødning fra et sted på huden uten åpenbar årsak
- Synlige blodårer rundt en hudforandring
- Enhver hudforandring som endrer seg i størrelse, form eller karakter over uker til måneder
Hvor raskt bør det undersøkes
Basalcellekreft er sjelden en medisinsk hastesak sammenlignet med melanom, men det betyr ikke at du kan utsette det ubestemt:
- Innen to til fire uker ved tydelige symptomer som beskrevet over
- Raskere dersom forandringen er i nærheten av øye, nese, øre eller munn – her kan sen behandling gi mer komplisert kirurgi
- Same day eller neste dag ved rask vekst, sterk blødning eller tegn på dypere invasjon
For informasjon om hudkreft og når du bør oppsøke hjelp, se Hudkreft – Helsenorge.
Diagnostisering av basalcellekreft
Diagnosen stilles ved klinisk undersøkelse og bekreftes ved vevsprøve. Bildediagnostikk er sjelden nødvendig i standardtilfeller.
Legeundersøkelse og vurdering
Legen eller hudlegen undersøker hudforandringen med:
- Klinisk inspeksjon: Utseende, lokalisasjon, størrelse og eventuelle blodårer vurderes visuelt
- Dermatoskopi: Et håndholdt forstørrelsesinstrument med lys gir tydeligere vurdering av strukturer under hudoverflaten – øker nøyaktigheten i diagnostikken betydelig
- Palpasjon: Legen kjemper på konsistens og eventuelle tegn på dypere invasjon
Erfarne hudleger kan i mange tilfeller stille en klinisk diagnose med høy grad av sikkerhet – men bekreftelse ved vevsprøve er standardpraksis før behandling.
Hudprøve og bekreftelse av diagnose
En liten vevsprøve (biopsi) tas fra kanten av lesjonen og sendes til patologisk analyse:
- Stansebiopsii (punch biopsy): Rund sylinder av vev tas med et spesialhulsstempel – rask og minimal
- Shavebiopsii: Et tynt lag av huden barberes av – egnet for overflatiske lesjoner
- Eksisjonell biopsii: Hele lesjonen fjernes og sendes til analyse – brukes ved mistanke om melanom eller behov for fullstendig fjerning og analyse
Patologens svar bekrefter diagnosen, angir type basalcellekreft og om kantene er frie – avgjørende informasjon for videre behandlingsvalg.
Behandling av basalcellekreft
Behandlingsvalget avhenger av type basalcellekreft, lokalisasjon, størrelse og pasientens generelle helsetilstand. Over 95 prosent helbredes fullstendig. ※ Ubekreftet: Eksakte tall varierer mellom studier og behandlingsmetoder.
Kirurgisk fjerning
Kirurgi er gullstandarden og brukes i de aller fleste tilfeller:
- Enkel eksisjon: Svulsten fjernes med en sikkerhetskant på rundt 3–5 mm friskt vev. Utføres poliklinisk under lokalbedøvelse. Gir svar på om kantene er frie.
- Mohs-kirurgi: Svulsten fjernes lagvis, og hvert lag analyseres mikroskopisk umiddelbart. Kirurgien stopper når det kun er fritt vev igjen. Høyeste helbredelsesrate – særlig ved lokalisasjon nær øyne, nese, ører og munn der man vil spare mest mulig friskt vev.
For informasjon om Mohs-operasjon og hvem som er aktuelle kandidater, se Mohs-operasjon – Oslo universitetssykehus.
Alternative behandlingsmetoder
For pasienter som ikke egner seg for kirurgi, eller ved spesielle svulsttyper:
- Frysing (kryoterapi): Egner seg for overflatiske, veldefinerte svulster hos eldre pasienter – rask og enkel, men litt lavere helbredelsesrate enn kirurgi
- Fotodynamisk terapi (PDT): Kremavsensitiviserende middel påføres, aktiveres av lys. God for overflatisk basalcellekreft – godt kosmetisk resultat
- Imiquimod-krem: Immunstimulatoren brukes lokalt for overflatisk basalcellekreft – tar uker til måneder
- Strålebehandling: Alternativ for pasienter der kirurgi er vanskelig – brukes sjelden primært, men effektivt
- Vismodegib (Erivedge): Reseptbelagt tablett for avansert eller metastatisk basalcellekreft – hemmer Hedgehog-signalveien. Reservert for sjeldne tilfeller. ※ Ubekreftet: Tilgjengelighet og indikasjoner kan variere
Hvordan behandlingen velges
Valget av metode baseres på en samlet vurdering:
- Type BCC: Nodulær, overflatisk, infiltrativ eller morfeatype – har ulik aggressivitet og krever ulik tilnærming
- Lokalisasjon: H-sonen i ansiktet (nese, øyelokk, lepper, ører) krever Mohs eller spesialist
- Størrelse: Store svulster krever mer planlegging av rekonstruksjon
- Pasientens helsetilstand og alder: Eldre med komorbiditet kan egne seg bedre for ikke-kirurgiske metoder
- Tidligere behandling: Tilbakefall behandles oftest med Mohs
Prognose og tilbakefall
Prognosen ved basalcellekreft er gjennomgående svært god – dette er den kreftformen med lavest mortalitetsrate blant de maligne svulstene.
Hvor farlig er basalcellekreft
Med tidlig behandling:
- Helbredelsesrate over 95 prosent ved primærbehandling ※ Ubekreftet: Varierer mellom behandlingsmetoder og svulsttype
- Nær null risiko for spredning til lymfeknuter eller fjerne organer
- God livskvalitet etter behandling – særlig ved Mohs med bevaring av friskt vev
Uten behandling er risikobildet annerledes:
- Lokal vekst inn i dypere lag over måneder til år
- Destruksjon av nærliggende strukturer – nese, øye, ører
- Økt kompleksitet og omfang av nødvendig kirurgi
Viktig perspektiv: Basalcellekreft er nesten alltid helbredelig – men tidlig oppdagelse gjør behandlingen vesentlig enklere, raskere og med bedre kosmetisk resultat.
Risiko for nye hudforandringer
Å ha hatt basalcellekreft øker risikoen for nye svulster betydelig:
- Opptil 40–50 prosent av pasientene utvikler en ny basalcellekreft innen fem år ※ Ubekreftet: Tall varierer mellom studier
- Samme livstids UV-eksponering som ga den første svulsten, gjelder fortsatt hele huden
- Regelmessig hudkontroll hos lege eller hudlege etter behandling er standard anbefaling
- Lokal tilbakefall på samme sted forekommer – risikoen avhenger av type svulst og behandlingsmetode
For informasjon om hudkreft og sjekk av hudforandringer, se Sjekk føflekker og hudforandringer – Helsenorge.
Forebygging og beskyttelse mot hudkreft
Det er aldri for sent å begynne med solbeskyttelse – huden teller all eksponering, og reduksjon av fremtidig UV-belastning reduserer risikoen for nye lesjoner.
Solbeskyttelse i norsk klima
Norsk sol er mildere enn i Sør-Europa, men UV-stråling er til stede fra mars til oktober og kan forårsake kumulativ skade over mange år:
- SPF 30 eller høyere daglig på soleksponerte hudområder – ansikt, nakke og hender – gjennom hele sesongen
- Unngå sol mellom kl. 11 og 15 – intensiteten er høyest i disse timene
- Søk skygge aktivt ved lengre utendørsopphold
- Husk at skyer ikke blokkerer UV – opptil 80 prosent av UV-strålingen trenger gjennom lett skydekke
- Beskytt hodet – bred hatt for ansikt, ører og nakke
- UV-beskyttende klær med UPF-merking for lengre utendørsopphold
Hvordan redusere risiko over tid
- Aldri bruk solarium – ingen trygg dose eksisterer
- Regelmessig selvsjekk: Undersøk huden din en gang i måneden – se etter nye forandringer og forandringer i eksisterende
- Regelmessig legekontroll ved høy risiko – lys hudtype, mange solskader, immunsuppresjon eller tidligere hudkreft
- Beskytt barn spesielt: Solbrenthet i barneårene øker livstidsrisikoen markant – bruk høy SPF og unngå sterk sol
- Etter organtransplantasjon: Hudkontroll bør være regelmessig og hyppig – risikoen er kraftig forhøyet
Planlegger du graviditet og er bekymret for hudforandringer eller soleksponering? Under graviditet kan huden være mer sensitiv for UV, og noen behandlingsmetoder bør unngås. På hvordanbligravid.com finner du informasjon om helse og forberedelser som er relevante når du ønsker å bli gravid.
Oppdatert informasjon og hvor du bør sjekke
Behandlingsretningslinjer for basalcellekreft oppdateres i takt med ny kunnskap – særlig rundt nye behandlingsalternativer og indikasjonene for Mohs-kirurgi.
Offentlige helsekilder i Norge
- Helsenorge.no – norske helsemyndigheters pasientvennlige informasjon om hudkreft og forebygging
- Kreftforeningen – informasjon om alle kreftformer inkludert hudkreft, rettigheter og støtte
- Oslo universitetssykehus – informasjon om spesialiserte behandlingsmetoder som Mohs-kirurgi
- Fastlegen og hudlegen – alltid beste kontaktpunkt for individuell vurdering og oppfølging
For en samlet oversikt over hudkreft, typer og behandling, se Hudkreft – Kreftforeningen.
Når du bør følge med på nye anbefalinger
Noen områder der anbefalinger kan endres:
- Screeninganbefalinger: Debatten om rutinemessig hudkrefter-screening pågår – følg med på oppdateringer fra norske helsemyndigheter
- Nye legemidler: Hedgehog-hemmere og nye immunmodulerende midler er under kontinuerlig utvikling for avanserte tilfeller
- Vismodegib og sonidegib: Indikasjonene og tilgjengeligheten i norsk spesialisthelsetjeneste kan endres ※ Ubekreftet: Sjekk med behandlende spesialist for gjeldende tilgjengelighet
Ofte stilte spørsmål om basalcellekreft
- Kan basalcellekreft gå over av seg selv?
- Nei. Basalcellekreft vokser sakte, men den forsvinner ikke spontant. Uten behandling vil den fortsette å vokse og kan over tid forårsake lokal vevsskade. Tidlig behandling er alltid å foretrekke.
- Er basalcellekreft og basaliom det samme?
- Ja – basaliom er et eldre, folkelig brukt navn for basalcellekarsinom (BCC). Alle tre betegnelsene refererer til samme tilstand.
- Kan man få basalcellekreft på steder som ikke soleksponeres?
- Ja, men det er sjeldent. De aller fleste basalcellekreftsvulster sitter på soleksponerte områder. Ved sjeldne tilfeller på ikke-soleksponert hud bør genetisk årsak eller tidligere strålebehandling vurderes.
- Må man ta blodprøver eller CT etter diagnosen?
- Ved vanlig, lokalisert basalcellekreft er billeddiagnostikk og blodprøver sjelden nødvendig – svulsten sprer seg nesten aldri. Ved store, dypvoksende eller tilbakevendende svulster kan CT eller MRI av det lokale området vurderes for å planlegge kirurgisk tilnærming.
Oppsummering
Basalcellekreft er den vanligste og minst aggressive formen for hudkreft – og nesten alltid helbredelig ved tidlig behandling. Nøkkelen er å kjenne igjen tegnene: et sår som ikke gror, en perlemorglinsende kul i ansiktet, eller et arraktig område du ikke husker årsaken til. Oppsøk fastlege eller hudlege ved hudforandringer som vedvarer i fire til seks uker – ikke vent og se.
Regelmessig solbeskyttelse, unngåelse av solarium og jevnlig selvsjekk av huden er det som forebygger nye tilfeller – og det er tiltak som alltid er verdt å starte med, uansett alder.